你應該要知道的食事
可說是現代社會的文明病的腸躁症,又被稱為大腸激躁症,屬於功能性腸胃道疾病,患者通常會有慢性腹痛合併腹瀉或便祕,並常伴隨著緊張、焦慮,甚至憂鬱的症狀。最新研究發現,相比針對症狀給予藥物治療,採用低FODMAP飲食與低碳水飲食,對於腸躁症的改善更有效。
撰文=李旻叡
根據世界腸胃病學組織(WGO)統計,近年來亞太地區「腸躁症」的盛行率逐年攀升。在台灣,盛行率甚至高達22%,且女性患者的比例高於男性。
腸躁症不是致命的惡性疾病,卻會大大影響生活品質和工作效率,是現代人最常見也最令人困惑的疾病之一,患者經常飽受腹痛、腹脹之苦,並出現腹瀉、便秘等排便異常的症狀,但經過抽血、大腸鏡等臨床檢查之後,卻又找不到病因所在。
科學家和醫學專家尚未釐清腸躁症的病因,目前臨床治療以減緩症狀為主,然而2024年4月,發表於國際頂尖期刊《The Lancet Gastroenterology and Hepatology》的一篇研究,為腸躁症的治療帶來了新的進展!瑞典哥德堡大學的研究團隊發現,與藥物治療相比,低FODMAP飲食和低碳水化合物飲食在改善腸躁症方面更為有效。
什麼是腸躁症?
腸躁症(Irritable Bowel Syndrome,簡稱IBS)又稱大腸激躁症,屬於一種慢性的功能性腸道疾病,患者通常會反覆出現腸胃道症狀,包括腹痛、腹脹,以及排便習慣的改變,如便秘、腹瀉、或兩者交替出現,然而經過臨床檢查後,排除其他疾病的可能性,且未發現腸道結構或生化上的異常。
雖然腸躁症的確切病理機制仍不清楚,但目前的科學研究表明,發病機制可能涉及多種因素,包括胃腸道蠕動異常、內臟過度敏感、腸道通透性增加、免疫活化、腸道菌叢改變及腸腦軸功能失調等,基因遺傳、外部環境和心理壓力都是腸躁症的風險因子,常見引發腸躁症症狀發作或加重的原因包括腸胃炎、食物不耐、慢性壓力、憩室炎和手術等。
腸躁症患者為什麼要採用低FODMAP飲食?
目前臨床上腸躁症的第一線治療,會給予藥物治療以控制症狀,常見如止瀉藥、瀉藥或抗憂鬱藥等,同時建議調整飲食和生活型態,一般飲食建議包含規律用餐、避免進食速度過快,以及限制咖啡、茶、汽水、酒精和辛辣食物等,然而若患者經初步飲食調整,仍無法改善症狀,就會採用更加限制性的飲食方法,也就是「低FODMAP飲食」。
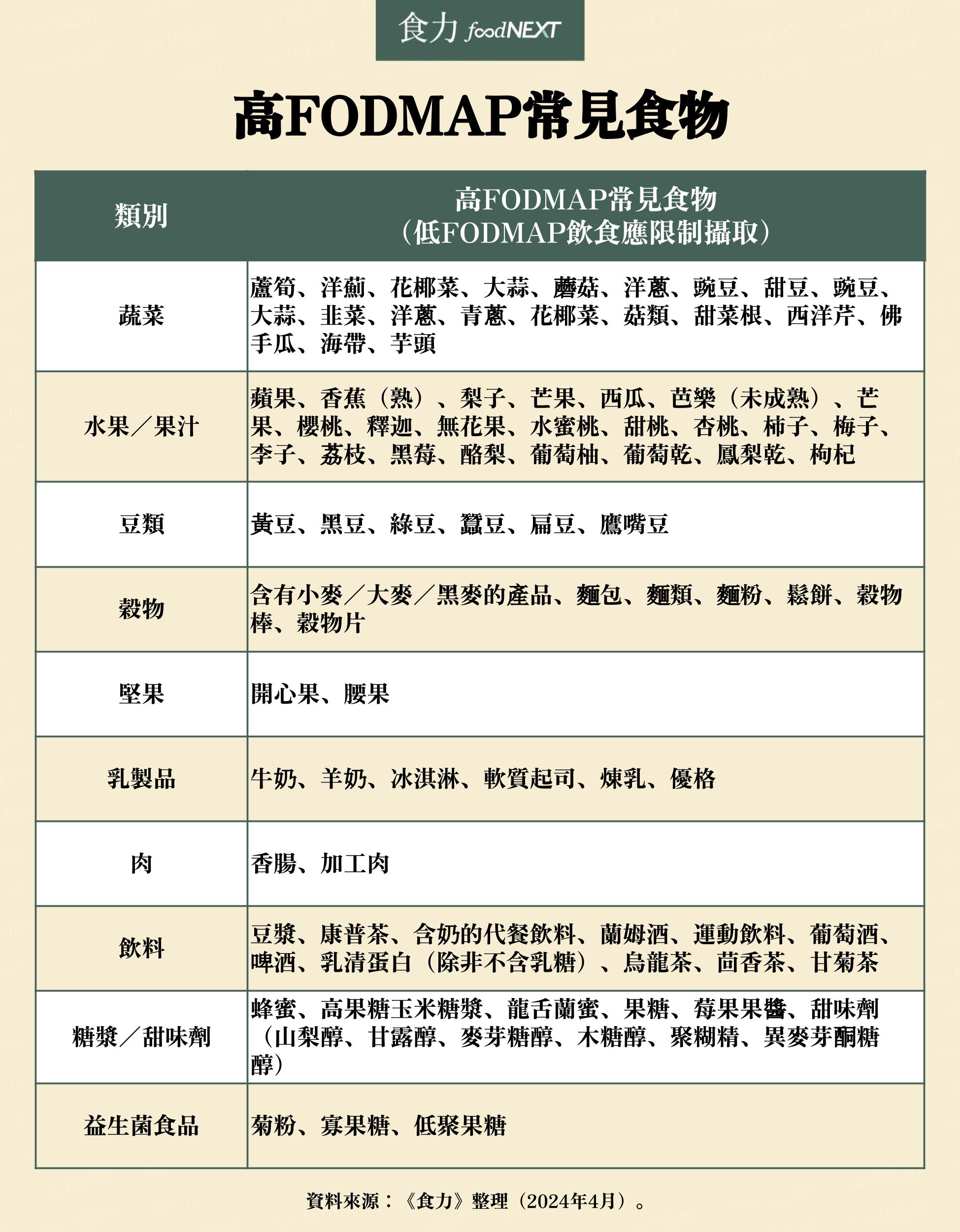
低FODMAP飲食又稱低腹敏飲食(Low fermentable oligosaccharides, disaccharides, monosaccharides, and polyols diet),限制用餐者攝取會發酵的寡糖、雙糖、單醣和多元醇類,例如果聚糖、半乳聚糖、乳糖、果糖和多元醇如山梨醇、甘露醇,以上這些短鏈碳水化合物在人類小腸中難以消化,不僅會增加腸道滲透壓,還會在腸道中被細菌快速發酵,進而引發或加重產氣、腹痛和腹瀉。
FODMAP在各種食物中的含量有高有低,最初提出低FODMAP飲食概念的洲蒙那許大學(Monash University)團隊,測試了許多常見食物的FODMAP含量,除了發表於科學文獻中,也開發出一款應用程式,以紅綠燈系統將所有食物評比為低、中、高,協助想要嘗試低FODMAP飲食的人們可以更快速地了解應該挑選哪些食物。
飲食調整竟然比藥物更能有效治療腸躁症?
為了探討低FODMAP飲食,是否比起一般低碳水化合物飲食以及藥物治療,對於腸躁症的改善更為有效,來自瑞典的研究團隊在瑞典哥德堡薩爾格倫斯卡大學醫院,招募中度至重度的腸躁症患者,篩選出304名受試者,進行一項單中心、單盲的隨機對照試驗。所有受試者透過網路隨機分配,平均分配至3個組:低FODMAP飲食組、低碳水飲食組、藥物治療組。
低FODMAP飲食組除了需降低飲食中FODMAP的攝取之外,也接受了傳統上對於改善腸躁症的飲食建議指導,包含坐下來用餐、細嚼慢嚥,以及避免過量攝取咖啡、酒精、碳酸飲料、高油脂食物及辛辣食物等。整體飲食模式符合北歐營養建議,三大營養素熱量分配為碳水化合物50%、脂肪33%、蛋白質17%,而纖維的補充則大部分來自於富含水溶性膳食纖維的食物,例如燕麥、無麩質麵包、奇亞子、蔬菜和水果,每日平均攝取約29公克。
低碳水飲食並非改善腸躁症的常見飲食方法,但根據研究作者觀察,有些患者似乎也透過這種飲食方法而改善症狀。因此這組的飲食模式設計為低碳水、高脂肪、高蛋白,且需確保攝取足夠的纖維量。受試者平均每日攝取50公克的碳水化合物,只占總熱量的10%,大部分熱量(67%)由脂肪提供,蛋白質則占23%;每日平均膳食纖維攝取量為23.9公克。
藥物治療組則是由研究人員根據每位參與者的主要症狀,給予他們常見的腸躁症藥物,例如瀉藥、止瀉藥、或抗憂鬱藥。
實驗進行4個星期過後,3個組別都能改善腸躁症的嚴重程度、生活品質、焦慮、憂鬱以及非胃腸道相關症狀,然而低FODMAP飲食組有76%的人顯著改善了腸躁症的嚴重程度,低碳水化合物組和藥物組顯著改善的受試者比例則分別為71%和58%。
低碳水飲食和低FODMAP飲食都能有效改善腸躁症?
這項研究令人驚訝的是,相比於藥物治療,兩個飲食組的效果更為顯著,且低碳水化合物飲食,也就是不特別排除含有FODMAP食物,竟然和低FODMAP飲食一樣有效,而且這兩種飲食介入還不僅有效改善了腸躁症的症狀,其正面效果甚至在6個月後的追蹤調查中仍然持續,顯示了長期維持改善效果的潛力。
然而,對於這兩種飲食為何一樣有效,研究團隊表示在這個階段尚無法提供詳盡解釋,因為低碳水飲食縮限碳水化合物的攝取,其實一定程度上也降低了FODMAP的攝取,因此只能說改變碳水化合物含量和降低FODMAP攝取量對於腸躁症的改善,可能都是有益的。
這項研究另一個限制在於受試者族群較小,無法確定藥物是否且實驗僅有4周,有些藥物可能需要服用4周以上才會有發揮全部的作用;同時,也無法根據這篇研究對所有藥物的有效性下定論,因為或許仍有其他更能有效緩解腸躁症的藥物。
低FODMAP飲食不能長期採用?慢慢找出屬於自己的飲食方式!
總歸而言,這個研究顯示相比藥物治療,採用傳統腸躁症飲食建議結合低FODMAP飲食,或是攝取足夠纖維的低碳水化合物、高油脂、高蛋白飲食,能有效地改善腸躁症。
不過,對於想要嘗試低碳水飲食的人,需了解較高比例的脂肪攝取,可能會有導致血膽固醇上升的潛在風險;而對於想要嘗試低FODMAP飲食的人,需要注意低FODMAP飲食屬於過渡性飲食,長期完全禁止食用高FODMAP的食物,會有營養素缺乏的風險,因此一段時間後(大約2到6周),應該再花上6至8周的時間,嘗試將高FODMAP食物以一次一樣的方式慢慢加回飲食當中,測試自己的耐受度,找出可以適應的食物,最終建立出屬於自己的飲食!
審稿編輯:林玉婷
延伸閱讀
▶腸躁症讓你「腸」常出問題?試試看「低FODMAP飲食」!
▶讓「低腹敏3階段飲食」帶你遠離「腸躁症」的威脅!
▶壓力大就拉肚子?有「腸躁症」這3類食物要避免!
參考資料
▶Nybacka S, Törnblom H, Josefsson A, et al. A low FODMAP diet plus traditional dietary advice versus a low-carbohydrate diet versus pharmacological treatment in irritable bowel syndrome (CARBIS): a single-centre, single-blind, randomised controlled trial. Lancet Gastroenterol Hepatol. Published online April 18, 2024. doi:10.1016/S2468-1253(24)00045-1
▶Mearin F, Lacy BE, Chang L, et al. Bowel Disorders. Gastroenterology. Published online February 18, 2016. doi:10.1053/j.gastro.2016.02.031
▶Camilleri M. Diagnosis and Treatment of Irritable Bowel Syndrome: A Review [published correction appears in JAMA. 2021 Apr 20;325(15):1568]. JAMA. 2021;325(9):865-877. doi:10.1001/jama.2020.22532
▶腸躁症的診斷與治療
▶What are FODMAPs?